Les défauts de communication sont la première cause de friction au sein d’une équipe et le principal élément récurrent dans les incidents qui surviennent en salle d’opération [37]. Ils sont liés à plusieurs éléments.
- Message inaudible ; le bruit ambiant, la musique de fond, les discussions séparées ou les alarmes font que certains messages ne peuvent simplement pas être entendus.
- Moment mal choisi ; comme les périodes de stress ne sont pas les mêmes pour les anesthésistes et les chirurgiens, il est facile de transmettre une information importante à un moment où le récipiendaire est trop occupé pour en tenir compte.
- Contenu mal défini ; il n’est pas toujours facile de donner une information claire sur une situation complexe ; la hiérarchie des priorités est essentielle.
- Formulation inexplicite ; dans l’aviation ou la marine, certaines données codées utilisent des mots pour chaque lettre afin d’éviter toute confusion (hotel bravo charlie oscar) et égrènent les nombres au lieu des chiffres complets (deux zéro un trois au lieu de 2013).
- Langage incompréhensible ; les intervenants sont assez souvent de langues maternelles différentes, parlent avec un accent ou en jargon local, et manquent de familiarité avec les vocables utilisés par les autres membres de la salle d’opération.
- Quittance non reçue ; pour être certain que l’information a été correctement comprise, il est essentiel que le récipiendaire donne une quittance verbale simple de son contenu.
- Transmission inadéquate ; lors d’une remise de cas, par exemple, il n’est pas facile de faire un résumé exhaustif de la situation, et le taux d’omission est de l’ordre de 40%.
- Contenu inutile ; certaines informations sur l’anesthésie sont sans objet pour un chirurgien (et réciproquement) et encombrent son espace mental.
- Mauvais interlocuteur ; il est vain de parler avec un assistant de ce que seul l’opérateur peut exécuter ; la triangulation est une source perpétuelle de conflit.
- Transfert ; exprimer ses craintes ou son angoisse au sujet d’une situation a certainement un effet anxiolytique pour l’émetteur mais un effet anxiogène sur le récepteur, d’autant plus si le moment est mal choisi ; ce transfert psychologique ne transmet en général aucune information pertinente sur le patient.
- Vocifération ; les hurlements et les engueulades sont une forme particulièrement nocive de gestion du stress et ne transmettent aucune donnée valable sur la situation, hormis le fait que quelqu’un la vit très mal.
- Sign in : avant l’induction ;
- Timeout : avant l’incision ;
- Sign out : en fin d’intervention, avant le transfert du patient.

Figure 2.6: Liste de vérification (checklist) proposée par l'Organisation Mondiale de la Santé [OMS, Genève 2009]. Téléchargeable sur: http://whqlibdoc.who.int/publications/2009/9789241598590_eng_Checklist.pdf
| Liste de vérifications avant l'induction de l'anesthésie |
|
Patient |
2) Alston RP. Anesthesia for adult cardiac surgery. In: Alston RP, Myles P, Ranucci M, eds. Oxford Textbook of Cardiothoracic anesthesia. Oxford: Oxford University Press, 2015, 203-20
Afin de rendre ces listes plus conviviales et plus pertinentes, une attitude prometteuse consiste à créer un système de réseau entre les données cliniques informatisées du patient, le monitorage en cours, les systèmes d'alerte pharmacologique et les recommandations officielles, qui fournit, grâce à des algorithmes dédiés, une check-list individualisée pour le patient et pour sa situation du moment, délaissant une foule de données qui ne sont pas pertinentes dans le cas précis; présentée sur une tablette mise à jour, cette manière de procéder augmente considérablement l'adhésion et la compliance des cliniciens [4].
- Données du patient (âge, diagnostic, allergies, etc);
- Technique d'anesthésie, ventilation, cathéters, problèmes éventuels;
- Opération effectuée: schéma des pontages ou de la reconstruction chirurgicale, type de valve, résultats immédiats;
- Description succincte de l'ETO pré-CEC et post-CEC;
- Bilan des apports et des pertes: perfusions, amorçage de CEC, ajouts en pompe, hémofiltration, diurèse;
- Transfusions et dérivés sanguins;
- Médicaments en cours (inotropes, vasopresseurs, NO, diurétiques, etc);
- Sédation, antalgie;
- Problèmes rencontrés et problèmes attendus;
- Délai prévisible d'extubation.
CRM
- Le partage d’un modèle mental identique de la performance d’une équipe, incluant le respect mutuel, l’abandon des querelles de suprématie entre individus et entre spécialités et la fin de l’attitude où certains la "jouent perso" dans leur coin.
- Le sentiment commun de l’efficacité du groupe en tant qu’unité, qui potentialise les performances de chacun de ses membres.
- La transmission verbale systématique des problèmes et des activités de chacun de manière à optimaliser la coordination.
- La formulation claire et protocolée des données essentielles (ACT, clampage et déclampage aortique, cardioplégie, débit de pompe, etc), accompagnée d’une quittance systématique, qui diminue de 42% les vices de communication [36].
- La proscription des bavardages inutiles pendant les moments de forte attention, ce qui est plus difficile en salle d’opération que dans un cockpit, car ces moments ne sont pas synchrones pour les chirurgiens, les anesthésistes, les perfusionnistes et les instrumentistes (voir Figure 2.4).
- L’utilisation systématique de plans pré-établis, discutés avant les évènements et connus de tous ; ces algorithmes sont une anticipation des problèmes et concernent toutes les manoeuvres importantes. Des plans de secours sont établis en cas de problème (par exemple, type d'assistance prévue si la sortie de CEC est difficile). Une simple discussion de quelques minutes avant de commencer un cas (briefing) est suffisante pour établir une stratégie commune aux différents intervenants ; elle diminue de moitié les défauts de communication peropératoires [13]. Si la situation impose des modifications de ces plans, un entretien rapide en cours d’intervention permet de partager les vues de chacun de manière à ce que tous soient au courant des nouvelles décisions.
- A l'anticipation des évènements dangereux s'ajoute la recherche constante des informations (moniteurs, ventilateur, ETO, champ opératoire) et leur transmission à l'équipe dans la mesure où elles réorientent la prise en charge. La réévaluation itérative de la situation et la confrontation des différentes interprétations de l'équipe évitent l'enfermement dans une fixation sur un unique élément causal (effet tunnel) [7].
- Une gouvernance (leadership implicite) créant une atmosphère de respect, de communication ouverte et de participation aux décisions ; elle doit amortir l’effet des différents cadres de référence qu’utilisent les différentes spécialités dans les décisions médicales.
- L’identification claire d’un team-leader explicite en cas de crise, avec une hiérarchie stricte fondée sur la compétence et non sur le grade hospitalier. Le leader construit la structure momentanée de travail ; il définit la stratégie, répartit les tâches et centralise les informations, mais il évite de s’immobiliser dans l’exécution de gestes techniques. Son identité peut changer au cours de l’évolution de la situation (arrivée d’un aîné ou d’un spécialiste du problème).
- Une culture de la sécurité, un niveau d’alerte constant et un contrôle réciproque des décisions et des gestes techniques. Malheureusement, la structure très hiérarchisée des relations en salle d’opération empêche souvent de questionner la décision prise par un cadre supérieur.
- Un entraînement à la gestion du stress, à la hiérarchisation des priorités et à l’attention aux détails.
- Un système de rapport d’incident et de debriefing, de manière à ce qu’un évènement inattendu puisse bénéficier à tous sans entraîner de culpabilisation. Dans le monde médical, au contraire, on a plutôt tendance à taire les incidents de peur des conséquences fâcheuses pour les individus impliqués.
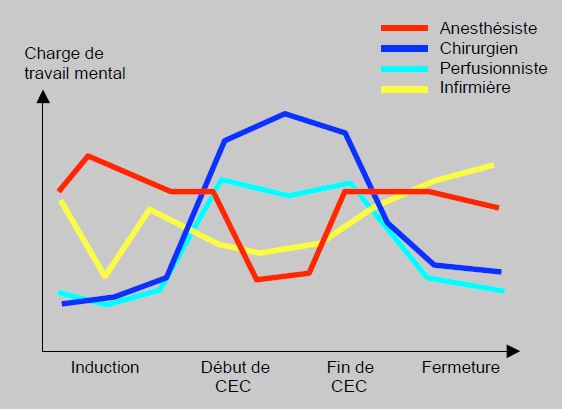
Figure 2.4. Charge de travail mental (NASA Task Load Index) de différents acteurs au cours d’interventions de chirurgie cardiaque. L’intensité varie de façon réciproque entre chirurgiens et anesthésistes. Hormis le début de CEC et la sortie de pompe, les moments de stress ne sont pas synchrones, ce qui rend plus difficile la cohésion de l’équipe [d’après: Wadhera RK, Parker SH, Burkhart HM, et al. Is the "sterile cockpit" concept applicable to cardiovascular surgery critical intervals or critical events ? The impact of protocol-driven communication during cardiopulmonary bypass. J Thorac Cardiovasc Surg 2010; 139:312-9].
De nombreuses études réalisées en salle d’opération ou en simulateur démontrent clairement que l’entraînement au fonctionnement en équipe (team process management) améliore la gestion des facteurs humains, renforce la communication au sein de l’équipe, diminue le taux d’erreurs et d’incidents, raccourcit le temps opératoire et le séjour en soins intensifs, et modifie la morbi-mortalité hospitalière [28]. Dans certains travaux, ces modifications sont importantes : réduction du taux d’erreurs de 31% à 4.4% [21], réduction relative de la mortalité de 18% [20]. Mais ce processus réclame de convaincre le personnel médical d’y adhérer, ce qui n’est pas aisé car les médecins surestiment largement leur capacité dans ce domaine. L’opinion qu’ils ont de la qualité de leur collaboration au sein d’une salle d’opération est bien supérieure à celle des experts qui les observent et à celle du personnel infirmier ou technique avec qui ils travaillent ; les chirurgiens jugent l’entente avec leurs collaborateurs d’excellente qualité dans 85% des cas, alors que les infirmiers(ères) ne partagent cette opinion que dans 48% des cas [1,18].
- Les patients sont beaucoup moins prévisibles que les avions.
- L’anesthésiste n’est pas physiquement impliqué dans le problème : même si son malade décède, il rentre le soir chez lui.
- Une salle d’opération est plus complexe qu’un cockpit parce que le matériel, le personnel et les attitudes sont beaucoup plus disparates ; de plus, c’est un cauchemar ergonomique particulièrement bruyant.
- Les membres de l'équipage sont présents pendant tout le vol, alors que le personnel d'une salle d'opération subit de fréquents remplacements.
- Le personnel n’y est pas sélectionné en fonction de ses capacités à travailler en équipe ni en fonction de sa résistance au stress.
- Les sujets d’inquiétude et les moments de stress ne sont ni identiques ni synchrones entre anesthésistes et chirurgiens, ce qui crée des tensions entre deux groupes qui ne paraissent pas oeuvrer en commun (voir Figure 2.4) [36].
- La culture médicale traditionnelle repose sur un individualisme très marqué et une grande compétitivité basée sur la primauté de la performance personnelle ; l’unité de l’équipe et le teamwork ne sont ni la coutume ni la règle.
Une enquête réalisée au bloc opératoire du CHUV (Lausanne, Suisse) avait montré que les défauts d’organisation et de communication (38%) et les problèmes de comportement (27%) venaient en tête de tous les facteurs de pénibilité relevés par le personnel, loin devant les problèmes de surcharge de travail, de locaux, de matériel ou d’encadrement (Figure 2.7) [3]. Ce sont aussi les points que le personnel interrogé aurait aimé voir changer en priorité.
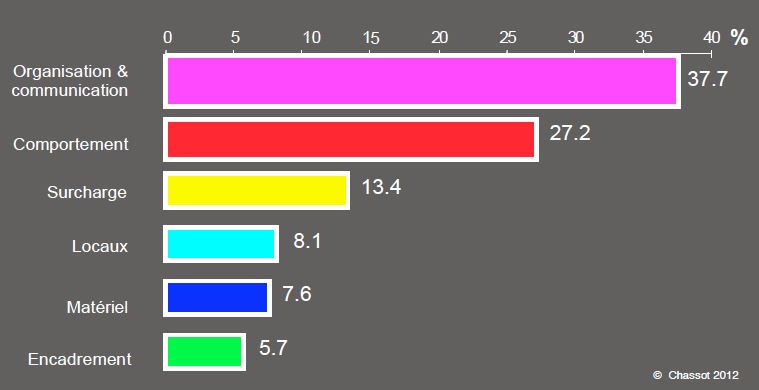
Figure 2.7: Analyse des facteurs de pénibilité au bloc opératoire du CHUV selon les résultats d’une enquête auprès du personnel hospitalier (médecins et infirmières anesthésistes, instrumentistes, aides de salle, chirurgiens). Il ressort nettement que les facteurs humains sont prépondérants : les problèmes d’organisation, de communication et de comportement représentent 65% des plaintes, loin devant la surcharge de travail, la pénibilité des locaux, les manques de matériel et les défauts d'encadrement [D'après: Chassot PG, Pezzoli A, Frascarolo P, Thorin D. Stress et syndrome d’épuisement professionnel dans un bloc opératoire. Rapport CHUV, Septembre 2000].
| Travail en équipe (I) |
La qualité de la communication est le pivot central du fonctionnement d’une équipe |
| Travail en équipe (II) |
|
L’équipe est une unité fonctionnelle dont la performance est supérieure à la somme de celle de chacun de ses membres. Cette notion, qui a nettement amélioré les performances au sein du cockpit (Crew Resource Management), peut être transposée dans la salle d’opération, bien que les relations y soient plus complexes, la culture plus individualiste et les moments de stress non synchrones entre chirurgiens et anesthésistes L’équipe établit des plans d’action pour les différentes situations envisageables et connaît les plans de secours en cas de problème. Les chek-lists sont nécessaires pour la vérification et l'exécution des éléments importants dans la prise en charge des patients et dans les moments critiques (induction, mise en charge) ou dans les réanimations. En situation de crise, l’équipe adopte une structure hiérarchique : l’un des membres devient le team leader ; choisi pour ses compétences, il est responsable de centraliser les informations et de répartir les tâches Un incident fait l’objet d’un debriefing et d’un rapport qui permettent d’améliorer la sécurité |
- ARORA S, MISKOVIC D, HULL L, et al. Self vs expert assessment of technical and non-technical skills in high fidelity simulation. Am J Surg 2011; 202:500-6
- BERGS J, HELLINGS J, CLEEMPUT I, et al. Systematic review and meta-analysis of the effect of the World Health Organization surgical safety checklist on postoperative complications. Br J Surg 2014; 101:150-8
- CHASSOT PG, PEZZOLI A, FRASCAROLO P, THORIN D. Stress et syndrome d’épuisement professionnel dans un bloc opératoire. Rapport CHUV, Septembre 2000
- DE BIE AJR, NAN S, VERMEULEN LRE, et al. Intelligent dynamic clinical checklists improved checklist compliance in the intensive care unit. Br J Anaesth 2017; 119:231-8
- DE VRIES EN, PRINS HA, CROLLA RMPH, et al. Effect of a comprehensive surgical safety system on patient outcomes. N Engl J Med 2010 ; 363 :1928-37
- ELY JW, GRABER ML, CROSKERRY P. Chcklists to reduce diagnostic errors. Acad Med 2011; 86:307-13
- FLIN R, MARAN N. Basic concepts for crew resource management and non-technical skills. Best Pract Clin Res Anaesthesiol 2015; 29:27-39
- GAWANDE AA, ZINNER MJ, STUDDERT DM, et al. Analysis of errors reported by surgeons at three teaching horpitals. Surgery 2003; 133:614-21
- GILLEPSIE BM, CHABOYER W, THALIB L, et al. Effect of using a safety checklist on patient complications after surgery. Anesthesiology 2014; 120:1380-9
- GOLDHABER-FIEBERT SN, HOWARD SK. Implementing emergency manuals: Can cognitive aids help translate best practice for patients care during acute events ? Anesth Analg 2013; 117:1148-61
- HAYNES AB, WEISER TG, BERRY WR, et al. A surgical safety checklist to reduce morbidity and mortality in a global population. N Engl J Med 2009; 360:491-9
- HELMREICH RL, MERRITT AC, WILHELM JA. The evolution of crew resource management in commercial aviation. Int J Aviation Psychol 1999; 9:19-32
- HENRIKSON SE, WADHERA RK, ELBARDISSI AW, et al. Development and pilot evaluation of a preoperative briefing protocol for cardiovascular surgery. J Am Coll Surg 2009; 208:1115-23
- HEPNER DL, ARRIAGA AF, COOPER JB, et al. Operating room crisis checklists and emergency manuals. Anesthesiology 2017; 127:384-92
- HICKS CW, ROSEN M, HOBSON DB, et al. Improving safety and quality of care with enhanced teamwork through operating room briefings. JAMA Surg 2014; 149:863-8
- LINK MS, BERKOW LC, KUDENCHUK PJ, et al. Part 7: Adult advanced cardiovascular life support: 2015 AHA guidelines update for cardiopulmonary resuscitation and emergency cardiovascular care. Circulation 2015; 132(Suppl 2):S444-64 (voir Directives: ATLS Advanced 2015.pdf)
- MAHAJAN RP. The WHO surgical checklist. Best Pract Res Clin Anaesthesiol 2011; 25:161-8
- MAKARY MA, SEXTON JB, FREISCHLAG JA, et al. Operating room teamwork among physicians and nurses: teamwork in the eye of the beholder. J Am Coll Surg 2006; 202:746-52
- MANSER T. Teamwork and patient safety in dynamic domains of healthcare: a review of the literature. Acta Anaesthesiol Scand 2009; 53:143-51
- MOREY JC, SIMON B, JAY GD, et al. Error reduction and performance improvement in the emergency department through formal teamwork training : evaluation results of the MedTeams project. Health Serv Res 2002 ; 37 :1533-81
- NEILY J, MILLS PD, YOUNG-XU Y, et al. Association between implementation of a medical team training program and surgical mortality. JAMA 2010 ; 304 :1693-700
- NEUHAUS C, HOFER S, HOFMANN G, et al. Perioperative safety: learning, not taking, from aviation. Anesth Analg 2016; 122:2059-63
- PRIELIPP RC, BIRNBACH DJ. Pilots use checklists, why don't anesthesiologists ? The future lies in resilience. Anesth Analg 2016; 122:1772-5
- PRIELIPP RC, COURSIN DB. All that glitters is not golden recommendation. Anesth Analg 2015; 121:727-33
- PROJECT CHECK: Operating room crisis check-lists. Available at: http://www.projectcheck.org/crisis.html
- RUSS S, ROUT S, SEVDALIS N, et al. Do safety checklists improve teamwork and communication in the operating room ? A systematic review. Ann Surg 2013; 258:856-71
- SAX HC, BROWNE P, MAYEWSKI RJ, et al. Can aviation-based team training elicit sustainable behavioral change ? Arch Surg 2009; 144:1133-7
- SCHMUTZ J, MANSER T. Do team processes really have an effect on clinical performance ? A systematic literature review. Br J Anaesth 2013; 110:529-44
- SEXTON JB, THOMAS EJ, HELMREICH RL. Error, stress, and teamwork in medicine and aviation: cross sectional surveys. BMJ 2000; 320:745-9
- STANFORD ANESTHESIA COGNITIVE AID GROUP: Emergency Manual: Cognitive aids for perioperative clinical events. Available at: http://www.emergencymanual.stanford.edu
- STIEGLER MP, RUSKIN KJ. Decision-making and safety in anesthesiology. Curr Opin Anaesthesiol 2012; 25:724-9
- TOFF NJ. Hunan factors in anaesthesia: lessons from aviation. Br J Anaesth 2010; 105:21-5
- TREADWELL JR, LUCAS S, TSOU AY. Surgical checklists: a systematic review of impacts and implementation. BMJ Qual Saf 2014; 23:299-318
- TSCHOLL DW, WEISS M, KOLBE M, et al. An anesthesia preinduction checklist to improve information exchange, knowledge of critical information, perception of safety, and possibly perception of teamwork in anesthesia teams. Anesth Analg 2015; 121:948-56
- URBACH DR, GOVINDARAJAN A, SASKIN R, et al. Introduction of surgical safety checklists in Ontario, Canada. N Engl J Med 2014; 370:1029-38
- WADHERA RK, PARKER SH, BURKHART HM, et al. Is the "sterile cockpit" concept applicable to cardiovascular surgery critical intervals or critical events ? The impact of protocol-driven communication during cardiopulmonary bypass. J Thorac Cardiovasc Surg 2010; 139:312-9
- WAHR JA, PRAGER RL, ABERNATHY JH, et al. Patient safety in the cardiac operating room: human factors and teamwork: a scientific statement from the American Heart Association. Circulation 2013; 128:1139-69
- WEBSTER CS. Checklists, cognitive aids, and the future of patient safety. Br J Anaesth 2017; 119:178-81
- WEISER TG, HAYNES AR, DZIEKAN G, et al. Effect of a 19 item surgical safety checklist during urgent operations in a global patient population. Ann Surg 2010; 251:976-80
- WEISER TG, HAYNES AR, LAHOHER A, et al. Perspectives in quality: designing the WHO Surgical Safety Checklist. Int J Qual Health Care 2010; 22:365-70
- WHO World Health Organization. WHO's patient-safety checklist for surgery. Lancet 2008; 86:501-2
